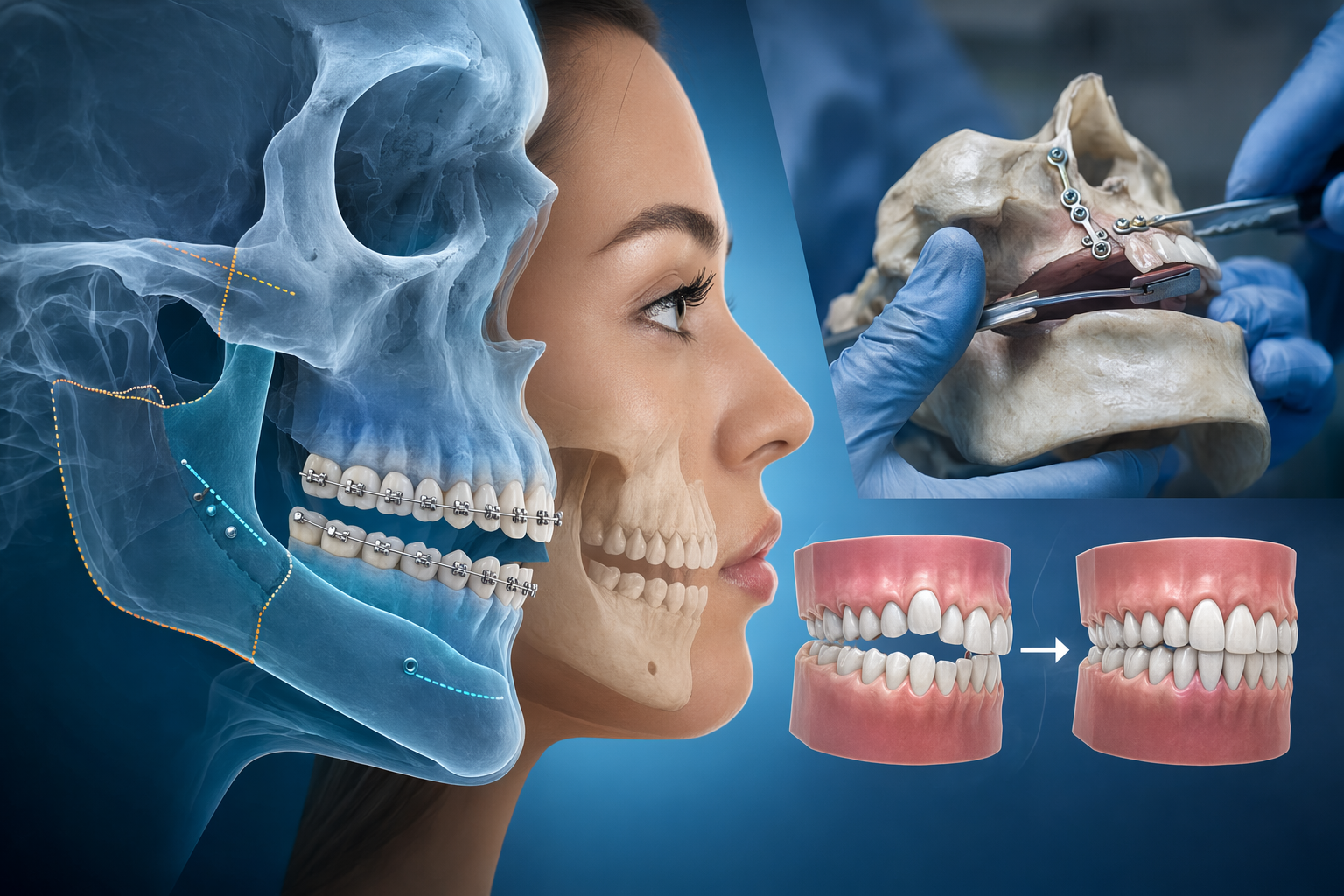
Bei einer klassischen Behandlung von Kieferfehlstellungen läuft vieles in einer festen Reihenfolge ab: erst präoperative Kieferorthopädie, dann die Kieferoperation, anschließend die Feineinstellung mit weiterer Kieferorthopädie [1]. Der sogenannte Surgery-first-Ansatz dreht diese Logik teilweise um: Die Operation steht am Anfang, ein größerer Teil der Zahnbewegungen wird danach erledigt [
1].
Das klingt zunächst nach einer Abkürzung. Tatsächlich ist es aber vor allem eine Frage der Fallauswahl. Surgery-first ist nicht einfach „dieselbe Behandlung schneller“, sondern ein Konzept für Patientinnen und Patienten, bei denen Zähne und Kiefer so zueinander stehen, dass die Kiefer zuverlässig operativ positioniert werden können, bevor alle kieferorthopädischen Vorbereitungen abgeschlossen sind [1].
Was sich beim Surgery-first-Konzept ändert
In der konventionellen Dysgnathiebehandlung werden die Zähne vor der Operation häufig über Monate vorbereitet. Dazu gehören etwa Ausformung der Zahnbögen, Nivellierung, Entdrehung von Zähnen und die sogenannte Dekompensation – also das Rückgängigmachen von Zahnstellungen, die die eigentliche Kieferfehlstellung kaschieren [1].
Beim Surgery-first-Verfahren wird die Kieferoperation vorgezogen. Das kann attraktiv sein, weil sich das Gesichtsprofil früher verändert und manche Patientinnen und Patienten die vorübergehende ästhetische Verschlechterung vermeiden können, die während der präoperativen Dekompensation entstehen kann [1]. Der Preis dafür: Die Zähne müssen schon zum Operationszeitpunkt genug Orientierung geben, damit die Kiefer korrekt eingestellt werden können und direkt danach ein brauchbarer Biss entsteht [
1].
Die entscheidende Frage: Ist sofort ein stabiler Biss möglich?
Der Kern der Entscheidung lautet: Können Kieferorthopädin oder Kieferorthopäde und Mund-, Kiefer- und Gesichtschirurgin oder -chirurg bei der Operation eine stabile Übergangsokklusion herstellen [1]?
Das bedeutet nicht, dass vor der OP jeder Zahn perfekt stehen muss. Die oberen und unteren Zahnbögen müssen aber so zueinander passen, dass sie die chirurgische Positionierung der Kiefer führen können und die spätere Feineinstellung kieferorthopädisch realistisch bleibt [1].
Wenn dagegen noch umfangreiche Ausformung, Nivellierung, Dekompensation, Lückenkontrolle nach Extraktionen oder Abstimmung der Zahnbögen nötig ist, damit die Kiefer überhaupt zuverlässig positioniert werden können, sollte die präoperative Kieferorthopädie nicht übersprungen werden [1]. Surgery-first funktioniert am besten, wenn die Kieferorthopädie den Fall nach der Operation sicher fertigstellen kann – nicht, wenn sie vor der Operation erst die Grundlage für eine planbare OP schaffen müsste [
1].
Wer eher für Surgery-first geeignet ist
Gute Kandidatinnen und Kandidaten haben meist eine Kieferfehlstellung, bei der das skelettale Problem im Vordergrund steht und die Zahnprobleme überschaubar genug sind, um sie nach der Operation zu korrigieren [1]. Günstige Voraussetzungen sind vor allem:
- Relativ gut ausgeformte Zahnbögen. Leichte Engstände, Lücken oder Rotationen können akzeptabel sein, solange sie einen nutzbaren Operations- und Frühbiss nicht verhindern [
1].
- Nur leichte bis mäßige dentale Kompensation. Surgery-first ist realistischer, wenn Schneide- und Backenzähne nicht erst deutlich dekompensiert werden müssen, bevor der Kiefer bewegt werden kann [
1].
- Geringe oder beherrschbare transversale Abweichungen. Passt die Breite von Ober- und Unterkieferbogen nur leicht nicht zusammen, ist das günstiger; größere Unterschiede brauchen einen klaren Korrekturplan [
1].
- Vorhersagbarer Biss direkt nach der Operation. Das Team sollte anhand von Untersuchung, Röntgen- beziehungsweise Fernröntgenanalyse, Modellen oder digitalen Scans sowie Modell- oder virtueller OP-Planung prüfen können, ob der Übergangsbiss funktioniert [
1].
- Ausgewählte Klasse-II-, Klasse-III-, Asymmetrie- oder offener-Biss-Konstellationen. Solche Muster können für Surgery-first infrage kommen, aber nur, wenn Kompensation und Zahnbogen-Inkoordination nicht stark ausgeprägt sind [
1].
- Verlässliche Mitarbeit. Weil nach der Operation mehr kieferorthopädische Arbeit anfällt, müssen Termine, Mundhygiene, Gummizüge und postoperative Anweisungen zuverlässig eingehalten werden [
1].
Wann die Spange vor der OP eher nicht wegfallen sollte
Präoperative Kieferorthopädie bleibt meist sinnvoll, wenn die Zahnstellung die Kieferpositionierung verfälschen oder den Biss unmittelbar nach der Operation instabil machen würde [1]. Warnzeichen sind:
- Starke Engstände, Rotationen, Lücken oder verlagerte beziehungsweise „blockierte“ Zähne, wenn sie einen stabilen intraoperativen oder frühen postoperativen Biss verhindern [
1].
- Ausgeprägte dentale Kompensation, etwa stark nach vorn oder hinten gekippte Schneidezähne, weil sie die tatsächliche skelettale Abweichung verschleiern und die OP-Planung beeinflussen kann [
1].
- Große transversale Diskrepanzen zwischen Ober- und Unterkieferbogen, sofern sie nicht chirurgisch korrigiert oder in einem klaren Stufenplan beherrscht werden können [
1].
- Ein instabiles oder unklar definiertes Setup bei der Modelloperation oder virtuellen chirurgischen Planung [
1].
- Eine ausgeprägte Spee-Kurve, vertikale Zahnprobleme, ein Okklusionskant oder Zahnbogenasymmetrien, wenn diese vorab korrigiert werden müssen, damit die Kiefer zuverlässig positioniert werden können [
1].
- Behandlungspläne mit umfangreichem Lückenmanagement nach Extraktionen. Einzelne Extraktionsfälle können zwar möglich sein, doch ein reines Surgery-first-Vorgehen wird komplexer, wenn Lückenschluss, Schneidezahnposition oder Zahnbogenkoordination schon vor der OP entscheidend sind [
1].
- Probleme mit Mundgesundheit, Parodont, Mundhygiene oder Verankerung, die die kieferorthopädische Phase nach der Operation weniger berechenbar machen [
1].
- Voraussichtlich geringe Mitarbeit bei Gummizügen, Terminen, Hygiene oder postoperativen Anweisungen [
1].
- Wenig Erfahrung des Behandlungsteams mit Surgery-first-Protokollen, weil das Verfahren besonders stark von präziser kieferorthopädisch-chirurgischer Abstimmung abhängt [
1].
Warum die Dekompensation so oft den Ausschlag gibt
Viele Menschen mit Kieferfehlstellungen haben eine dentale Kompensation: Die Zähne kippen oder verschieben sich so, dass sie die skelettale Abweichung teilweise ausgleichen oder verdecken [1]. Im klassischen Ablauf werden diese Zahnstellungen vor der Operation dekompensiert, damit die Kiefer in die geplante skelettale Beziehung gebracht werden können [
1].
Auf diese Phase zu verzichten ist nur dann sinnvoll, wenn die Kompensation mild genug ist. Sie darf die chirurgische Planung nicht verzerren und sollte nach der Operation keine übermäßig schwierige kieferorthopädische Restaufgabe hinterlassen [1]. Bei starker Kompensation kann Surgery-first die Planung der Kieferbewegung weniger verlässlich machen und die Feineinstellung des Bisses nach der Operation erschweren [
1].
Wie die Eignung geprüft werden sollte
Die Entscheidung für Surgery-first sollte immer gemeinsam durch Kieferorthopädie und Mund-, Kiefer- und Gesichtschirurgie getroffen werden – nicht allein nach dem Wunsch, schneller operiert zu werden [1]. Geprüft wird typischerweise, ob geplante Kieferbewegung und Biss mit klinischer Untersuchung, Fernröntgenanalyse, Zahnmodellen oder digitalen Scans sowie Modell- oder virtueller OP-Planung zuverlässig darstellbar sind [
1].
Als praktische Faustregel gilt: Surgery-first kann erwogen werden, wenn die Operation einen stabilen Übergangsbiss erzeugen kann und die verbleibende Kieferorthopädie danach realistisch beherrschbar ist [1]. Wenn dagegen größere Zahnbewegungen nötig sind, bevor die Kiefer korrekt positioniert werden können, ist der konventionelle Weg mit präoperativer Kieferorthopädie die sicherere Logik [
1].
Fazit
Surgery-first kann bei passenden Kieferfehlstellungen ein sinnvoller Ansatz sein, ersetzt aber nicht die Grundprinzipien der Kieferorthopädie [1]. Am besten geeignet sind Patientinnen und Patienten, deren Zahnbögen, skelettale Abweichung, Mundgesundheit, Mitarbeit und Behandlungsteam zusammen einen stabilen chirurgischen Biss ermöglichen, bevor die vollständige präoperative Zahnvorbereitung abgeschlossen ist [
1].