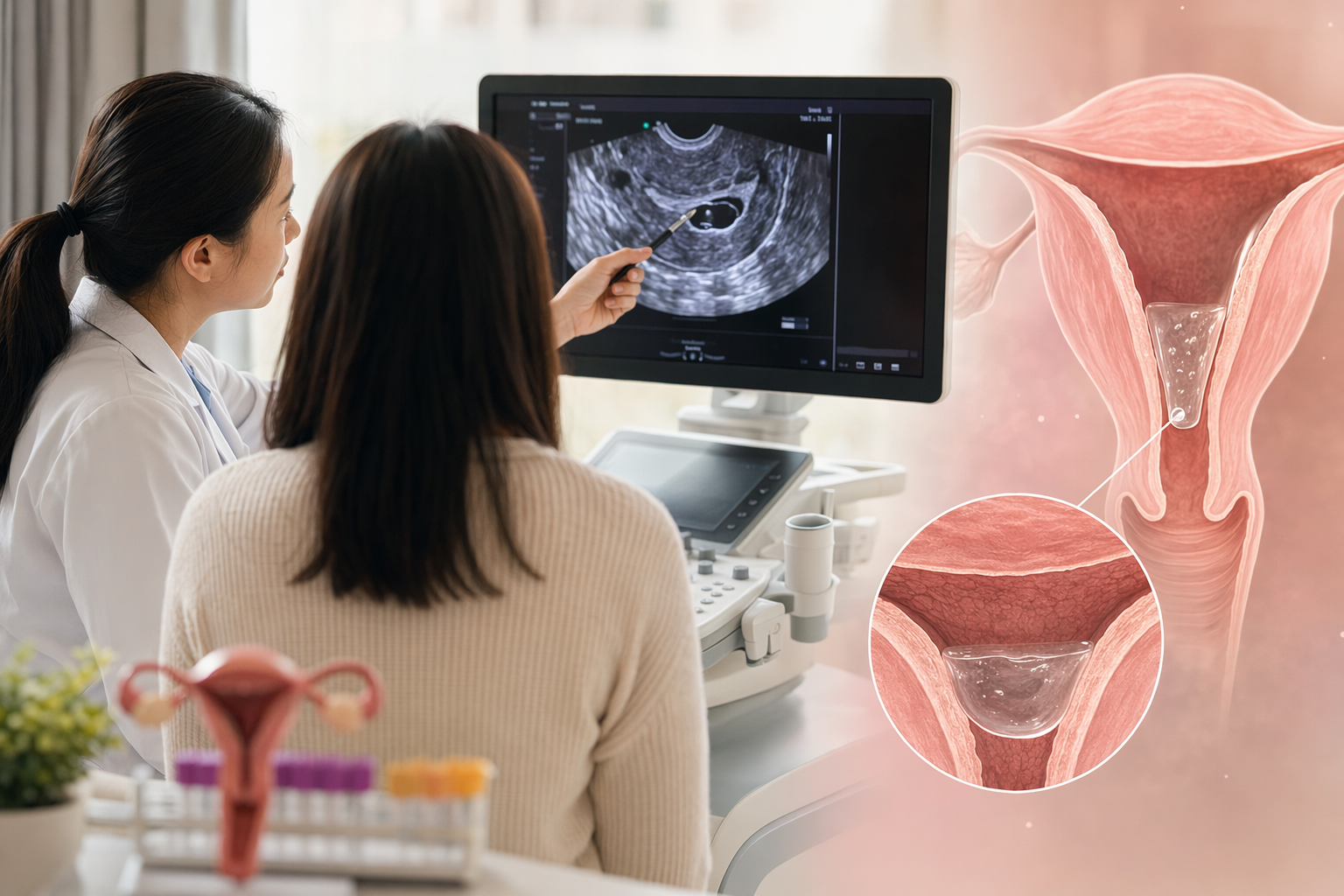
Kurz gesagt: Wenn der Ultraschall heute echte Flüssigkeit in der Gebärmutterhöhle bestätigt und sie unmittelbar vor dem Embryotransfer noch vorhanden ist, würde man eher nicht transferieren. Die vorsichtige und in vielen Kinderwunschzentren übliche Strategie ist dann: nochmals per Ultraschall kontrollieren, den Befund einordnen und den Transfer bei persistierender Flüssigkeit verschieben oder absagen.[2][
4][
5]
Wichtig: Das ist keine individuelle medizinische Anweisung. Bei einem Transfer am selben Tag sollte die Patientin sofort mit der behandelnden Reproduktionsmedizinerin oder dem behandelnden Reproduktionsmediziner sprechen — idealerweise nach einer erneuten Ultraschallkontrolle direkt vor der geplanten Übergabe der Embryonen.
Was bedeutet „Flüssigkeit im Endometrium“?
Gemeint ist meist Endometrial Cavity Fluid, kurz ECF: Flüssigkeit in der eigentlichen Gebärmutterhöhle, also dort, wo der Embryo nach dem Transfer Kontakt zur Gebärmutterschleimhaut aufnehmen soll. In IVF-Zyklen ist das kein sehr häufiger Befund, wird aber ernst genommen, wenn er rund um den Transfer bestehen bleibt.[6]
Die Studienlage ist nicht in jedem Detail einheitlich, aber der rote Faden ist klar: Persistierende oder relevante Flüssigkeit am Tag des Embryotransfers gilt als ungünstiger Befund, weil sie mit Implantationsversagen beziehungsweise schlechteren Schwangerschaftsergebnissen in Verbindung gebracht wurde.[1][
2][
5]
Warum viele Teams den Transfer dann verschieben
Die Gebärmutterhöhle sollte zum Zeitpunkt des Transfers möglichst günstig vorbereitet sein. Wenn dort ein messbares Flüssigkeitspolster liegt, kann das ein Hinweis darauf sein, dass das Milieu gerade nicht optimal ist. In der Literatur wird Flüssigkeit in der Gebärmutterhöhle vor dem Embryotransfer mit fehlender Einnistung in Verbindung gebracht; als mögliche Ursachen werden unter anderem Hydrosalpinx, also ein flüssigkeitsgefüllter Eileiter, PCO-Syndrom und subklinische uterine Infektionen diskutiert.[2]
Eine häufig beschriebene Vorgehensweise lautet deshalb: engmaschige Ultraschallkontrolle. Wenn die Flüssigkeit am Transfertag noch vorhanden ist, wird der Transfer abgesagt; wenn sie verschwunden ist, kann der Transfer je nach Gesamtsituation fortgeführt werden.[3][
4]
Wann ein Transfer trotzdem denkbar sein kann
Nicht jeder Flüssigkeitsbefund hat dieselbe Bedeutung. Entscheidend sind unter anderem:
- Menge: Ist es nur eine minimale Spur oder ein klar messbares Flüssigkeitspolster?
- Zeitverlauf: War die Flüssigkeit nur vorübergehend sichtbar oder besteht sie am Transfertag weiter?
- Zyklusart: Handelt es sich um einen Frischtransfer oder einen Kryotransfer?
- Ursache: Gibt es Hinweise auf Hydrosalpinx, PCO-Syndrom, Entzündung, Polypen oder andere Faktoren?[
2][
6]
Einige Daten deuten darauf hin, dass sehr kleine Flüssigkeitsmengen — etwa unter bestimmten Messgrenzen — bis zum Transfertag verschwinden können und dann nicht zwingend die Ergebnisse verschlechtern.[5][
6] Für Kryotransfer-Zyklen wurde zudem gezeigt, dass die Lebendgeburtenraten vergleichbar sein können, wenn sich die Flüssigkeit vor dem Transfer spontan zurückgebildet hat.[
3]
Auch eine Aspiration, also das Absaugen der Flüssigkeit unmittelbar vor dem Transfer, wurde untersucht. Eine prospektive gematchte Kohortenstudie fand, dass eine solche Aspiration die IVF- beziehungsweise Kryotransfer-Ergebnisse nicht verschlechterte; die Autorinnen und Autoren betonen jedoch, dass randomisierte Studien nötig sind, um das sicher zu bestätigen.[8] Das ist also keine Standardlösung für jede Situation, sondern eine Einzelfallentscheidung.
Die wahrscheinlich sinnvollste Entscheidung heute
Wenn die Flüssigkeit heute noch sichtbar und echt ist, spricht die stärkere praktische Empfehlung eher für: Transfer nicht durchführen, Embryo schützen, Ursache klären und später unter besseren Bedingungen transferieren. Diese Strategie passt zu der beschriebenen klinischen Praxis, den Transfer bei persistierender ECF am Transfertag zu canceln.[4]
Wenn die Flüssigkeit dagegen bei einer erneuten Kontrolle vollständig verschwunden ist, kann das Team den Transfer möglicherweise fortsetzen. In Kryotransfer-Zyklen waren die Lebendgeburtenraten nach Auflösung der ECF vergleichbar mit denen von Patientinnen, bei denen nie ECF gesehen wurde.[3]
Fragen, die jetzt sofort an das Behandlungsteam gehören
Vor einer endgültigen Entscheidung sollte die Patientin gezielt nachfragen:
- Ist es sicher Flüssigkeit in der Gebärmutterhöhle — oder könnte es ein Artefakt, Schleim oder ein anderer Befund sein?
- Wie groß ist die Flüssigkeitsansammlung in Millimetern, besonders in anterior-posteriorer Messung?
- Ist die Flüssigkeit neu aufgetreten oder schon länger vorhanden?
- Wie dick und wie aufgebaut ist das Endometrium heute?
- Gibt es Hinweise auf Hydrosalpinx, PCO-Syndrom oder eine unbemerkte Entzündung der Gebärmutter? Diese Faktoren werden in der Literatur mit ECF in Verbindung gebracht.[
2]
- Wäre ein Verschieben auf einen späteren Kryotransfer medizinisch sinnvoller? Wenn ECF verschwindet, können Kryotransfer-Ergebnisse wieder günstig sein.[
3]
- Kommt Absaugen überhaupt infrage — oder wäre das im konkreten Fall riskant beziehungsweise nicht sinnvoll? Die Daten dazu sind gemischt und nicht endgültig.[
8]
Fazit
Bei einem IVF-Embryotransfer ist Flüssigkeit in der Gebärmutterhöhle am Transfertag ein Befund, den man nicht „einfach ignorieren“ sollte. Wenn die Flüssigkeit bestätigt wird und weiter besteht, ist Verschieben oder Absagen meist die vorsichtigere Entscheidung.[2][
4][
5]
Die gute Nachricht: Wenn sich die Flüssigkeit vor einem späteren Transfer zurückbildet, müssen die Chancen nicht dauerhaft schlechter sein; in Kryotransfer-Zyklen wurden nach Auflösung der ECF vergleichbare Lebendgeburtenraten beschrieben.[3] Die konkrete Entscheidung sollte aber immer das behandelnde Kinderwunschzentrum treffen — anhand des aktuellen Ultraschalls, der Flüssigkeitsmenge, der Endometriumdicke, der Zyklusart, der Embryonenqualität und der gesamten Vorgeschichte.