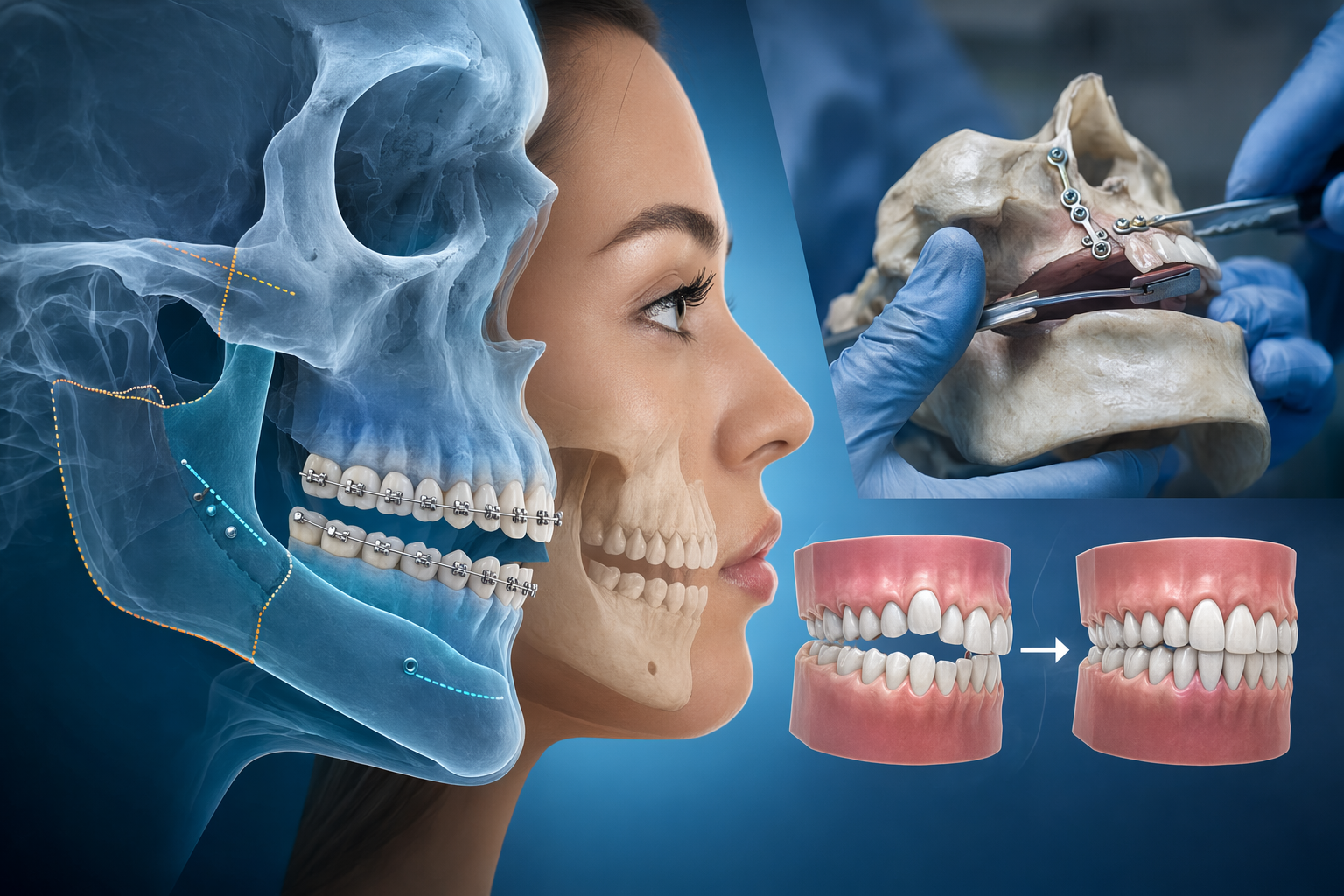
Ортогнатическая операция — это хирургическая коррекция положения челюстей; в протоколе surgery-first её ставят в начало лечения. В классической схеме обычно идут три этапа: предоперационная ортодонтия, операция на челюстях и послеоперационная ортодонтия [1]. Surgery-first меняет порядок: челюсти перемещают раньше, а значительную часть выравнивания, декомпенсации и окончательной настройки прикуса переносят на период после операции [
1].
Такой подход может казаться более прямым: изменения профиля лица наступают раньше, а пациент может избежать временного ухудшения внешнего вида зубов, которое иногда появляется во время предоперационной декомпенсации [1]. Но surgery-first — не просто «быстрая версия» стандартного лечения. Это метод для тщательно отобранных пациентов, у которых положение зубов и соотношение челюстей позволяют хирургу точно поставить челюсти ещё до полной ортодонтической подготовки [
1].
Главный критерий: можно ли получить стабильный прикус уже сейчас
Ключевой вопрос звучит практично: смогут ли ортодонт и челюстно-лицевой хирург создать стабильную переходную окклюзию — то есть рабочий прикус — прямо во время операции [1]. Зубы до операции не обязаны быть идеально ровными, но верхняя и нижняя дуги должны смыкаться достаточно предсказуемо, чтобы направить положение челюстей и затем безопасно завершить ортодонтическую часть [
1].
Если до операции нужно серьёзно выравнивать зубы, убирать выраженную кривизну зубных рядов, проводить значительную декомпенсацию, управлять пространствами после удалений или согласовывать форму дуг, пропускать предоперационную ортодонтию обычно нельзя [1]. Surgery-first работает лучше тогда, когда послеоперационная ортодонтия способна предсказуемо «довести» случай, а не тогда, когда движение зубов необходимо, чтобы сама операция стала возможной [
1].
Кому surgery-first подходит чаще
Метод наиболее уместен, когда главная проблема — скелетное несоответствие челюстей, а стоматологические сложности достаточно ограничены и могут быть управляемо исправлены после операции [1]. Более благоприятные признаки:
- Зубные дуги в целом выровнены. Небольшая скученность, промежутки или повороты зубов могут быть допустимы, если они не мешают получить рабочий прикус во время операции и сразу после неё [
1].
- Компенсация зубов лёгкая или умеренная. Surgery-first реалистичнее, когда положение резцов и моляров не требует большой декомпенсации до перемещения челюстей [
1].
- Поперечное несоответствие минимально или управляемо. Чем меньше разница между шириной верхней и нижней дуги, тем проще план; при больших расхождениях нужен чёткий способ коррекции [
1].
- Прикус сразу после операции можно спрогнозировать. Команда должна подтвердить это по клиническим данным, гипсовым моделям или цифровым сканам, цефалометрическому анализу, модельному или виртуальному хирургическому планированию [
1].
- Некоторые скелетные варианты класса II, класса III, асимметрии или открытого прикуса. Такие случаи могут рассматриваться для surgery-first, но только если зубная компенсация и несогласованность дуг не выражены резко [
1].
- Пациент готов активно участвовать в лечении. После операции остаётся значительная ортодонтическая работа, поэтому важны визиты по графику, гигиена, ношение эластиков и соблюдение послеоперационных рекомендаций [
1].
Когда предоперационную ортодонтию лучше не пропускать
Если положение зубов мешает точной установке челюстей или делает ранний послеоперационный прикус нестабильным, классическая подготовка обычно остаётся частью плана [1]. На это указывают следующие признаки:
- Сильная скученность, выраженные повороты, большие промежутки или зубы вне дуги, из-за которых невозможно получить стабильный прикус во время операции или сразу после неё [
1].
- Выраженная зубная компенсация, например сильно наклонённые вперёд или назад резцы: такая компенсация может маскировать истинное скелетное несоответствие и влиять на хирургический план [
1].
- Крупные поперечные расхождения между верхней и нижней дугой, если их нельзя исправить хирургически или через заранее продуманный поэтапный план [
1].
- Нестабильная или плохо определяемая окклюзия при модельной операции или виртуальном хирургическом планировании [
1].
- Выраженная кривая Шпее, вертикальные зубные проблемы, наклон окклюзионной плоскости или асимметрия дуг, если эти факторы нужно исправить до того, как челюсти можно будет надёжно позиционировать [
1].
- План лечения, сильно завязанный на пространства после удалений. Отдельные случаи с удалениями могут быть возможны, но «чистый» surgery-first становится сложнее, когда закрытие промежутков, перемещение резцов или согласование дуг должны произойти ещё до операции [
1].
- Проблемы с полостью рта, пародонтом, гигиеной или ортодонтической опорой, которые делают послеоперационную ортодонтию менее предсказуемой [
1].
- Низкая ожидаемая дисциплина пациента в отношении эластиков, визитов, гигиены и послеоперационных инструкций [
1].
- Ограниченный опыт команды в протоколах surgery-first, потому что подход требует особенно точной координации между ортодонтом и хирургом [
1].
Почему декомпенсация часто решает всё
У многих пациентов с челюстными деформациями зубы со временем наклоняются или смещаются так, чтобы частично «замаскировать» скелетную проблему [1]. Это и называют зубной компенсацией. В классическом протоколе предоперационная ортодонтия часто нужна для декомпенсации — возвращения зубов в положение, которое позволяет хирургу переместить челюсти в запланированное скелетное соотношение [
1].
Пропускать этот этап разумно только тогда, когда компенсация достаточно мягкая и не искажает хирургический план [1]. Если она выражена сильно, surgery-first может сделать расчёт перемещения челюстей менее надёжным и оставить ортодонту более сложную задачу на послеоперационный этап [
1].
Как оценивают кандидатуру
Решение о surgery-first должно приниматься совместно ортодонтом и челюстно-лицевым хирургом, а не только по желанию пациента поскорее перейти к операции [1]. Обычно команда проверяет, будет ли предложенное перемещение челюстей и будущий прикус работоспособными, используя осмотр, цефалометрический анализ, модели или цифровые сканы зубов, а также модельное или виртуальное хирургическое планирование [
1].
Удобная логика такая: surgery-first можно рассматривать, если операция способна создать стабильный переходный прикус, а оставшаяся ортодонтия после неё выглядит реалистичной [1]. Если же для точного позиционирования челюстей сначала нужно серьёзно переместить зубы, безопаснее идти по схеме «сначала ортодонтия, потом операция» [
1].
Итог
Surgery-first в ортогнатической хирургии может быть полезным вариантом, но это не способ обойти базовые ортодонтические правила [1]. Лучшие кандидаты — пациенты, у которых зубные дуги, степень скелетного несоответствия, состояние полости рта, готовность соблюдать рекомендации и опыт лечащей команды вместе позволяют получить стабильный хирургический прикус до полноценной предоперационной подготовки зубов [
1].